
心脏手术后坏疽性脓皮病
Petrov et al.
Thorac Cardiovasc Surg 2023; 71(01): 53-61
DOI: 10.1055/s-0041-1735960
关键词:免疫,伤口愈合,伤口感染

背景:心脏手术后坏疽性脓皮病是一种非传染性、溃疡性的罕见皮肤病,与胸骨伤口感染症状相似。
方法:系统检索PubMed和Cochrane数据库1985年9月至2020年9月期间心脏手术并发坏疽性脓皮病病例的文献,对临床表现、诊断、治疗和结果进行系统综述和详细概述。
结果:共纳入15例心脏手术后坏疽性脓皮病患者,平均5天后出现症状。患者以男性为主(81.3%),中位年龄为64岁。典型的临床表现为类似胸骨部位感染(主要是纵隔炎)。具体症状为:进展迅速,伤口边缘呈红色至紫红色,并伴有发热、乏力和剧烈疼痛等非特异性症状,常伴随轻微皮肤创伤部位的溃疡。诊断时必须活检,通过中性粒细胞浸润确定诊断。因怀疑手术部位感染,治疗大多(75.0%的报告病例)被误导。诊断正确后,改用免疫抑制治疗。胸骨伤口完全闭合需要5周到5个月。在实际低风险手术中,报告的病例死亡率为12.5%。
结论:虽然坏疽性脓皮病具有典型症状,但仍依赖排除性诊断。其治疗方法与常见诊断(典型的手术部位感染)完全相反。关于诊断和治疗的知识对于避免致命的误诊至关重要。
简介
胸骨切开术后的伤口愈合障碍和手术部位感染是已知的心脏手术后并发症,其发病率在1%至3%之间,具体取决于个体风险因素。易发因素包括高龄、糖尿病、慢性阻塞性肺病、危重围术期、肥胖、双胸动脉搭桥手术和矫治手术。但存在一种危险情况,症状看起来像是受损伤口愈合了,但需要完全相反的治疗方法——坏疽性脓皮病。坏疽性脓皮病是一种非传染性、溃疡性皮肤病,其病理生理学机制尚未完全了解,怀疑有自体免疫影响。1916年首次被描述为“噬菌病”,1930年,由于怀疑其感染源,它被重新命名为坏疽性脓皮病。发病率约为0.63/100000。常见于20至50岁之间。有几种亚型,包括典型的坏疽性脓皮病(溃疡型)、大疱型、营养型、脓疱型、造口周围和术后。绝大多数(50-70%)病例与潜在的全身性疾病有关,如克罗恩病、血液病(包括低蛋白血症)、风湿疾病或恶性肿瘤。
按照一种可能的发病机制,坏疽性脓皮病的遗传易感可能由于PSTPIP1基因突变,表现为各种综合征。T细胞和巨噬细胞以及异常的炎症免疫反应被认为在发病机制中起着关键作用。据报道,坏疽性脓皮病在手术后所有可能的解剖结构中都有发生,最常见的是影响乳房、腹部、胸部和下肢,而且症状类似静脉溃疡感染。不幸的是由于误诊,抗生素和清创术是外科术后坏疽性脓皮病常见的第一措施。
方法
本文作者进行了符合系统评价和meta分析的首选报告项目的系统文献综述,以总结出目前心脏手术患者并发坏疽性脓皮病的可用诊断证据。对PubMed和Cochrane数据库进行了全面系统的文献检索。检索式:“(Pyoderma Gangrenosum) AND ((cardiac surgery) OR (heart surgery))。”没有应用语言限制,使用PubMed“相关文章”功能扩展检索范围。然后手工检索纳入研究的参考书目,以发现其他可能符合条件的研究。本文作者纳入了1985年9月至2020年9月的报告。
为了临床说明,纳入一例发生在本文作者机构的坏疽性脓皮病作为补充材料(仅网络版)。数据库检索的结果按标题筛选,若相关则进一步进行全文评估。
入选标准:
病例报告/病例系统
患者近期接受过心脏手术(包括搭桥手术和瓣膜手术)
观察到术后伤口愈合受阻,诊断为坏疽性脓皮病
心脏手术被确定为坏疽性脓皮病临床发展或恶化的可能原因
有关于个别患者临床主诉的清晰可提取数据的报告,结果以书面形式呈现,并以表格形式总结
数据提取由两名评审员独立完成。对于每项研究,以下信息都登记在电子记录中:第一作者的姓氏和发表年份、研究类型、样本量、患者人口统计学数据、合并症指数、临床表现、伤口特征、治疗策略和患者结局。过程中所有分歧均协商一致解决。
进行描述性分析:由于患者数量较少,且队列并非来自随机选择,因此数据不适合进行分析比较。连续变量用均值和范围表示,分类变量总结为计数和百分比,未对缺失数据进行插补。所有分析均使用R软件4.0.3版(R统计计算基础)。
结果
文献综述:最初数据库检索出33篇可能的相关文章(图1)。剔除重复、初步筛选后,对33篇文章进行全文评估,以确定是否符合系统评价的条件。18例不符合本综述纳入标准的被排除在外。故本综述收录15篇描述15名患者心脏手术后坏疽性脓皮病的文章。在纳入的15篇文章中,没有患者因不符合纳入标准而被排除,也没有患者的数据不能从更大的队列中分离出来,共包括15名来自数据库研究的患者和1名来自本文作者机构的患者。纳入的研究中,15项均为病例报告。所纳入患者的基本特征列于表2。
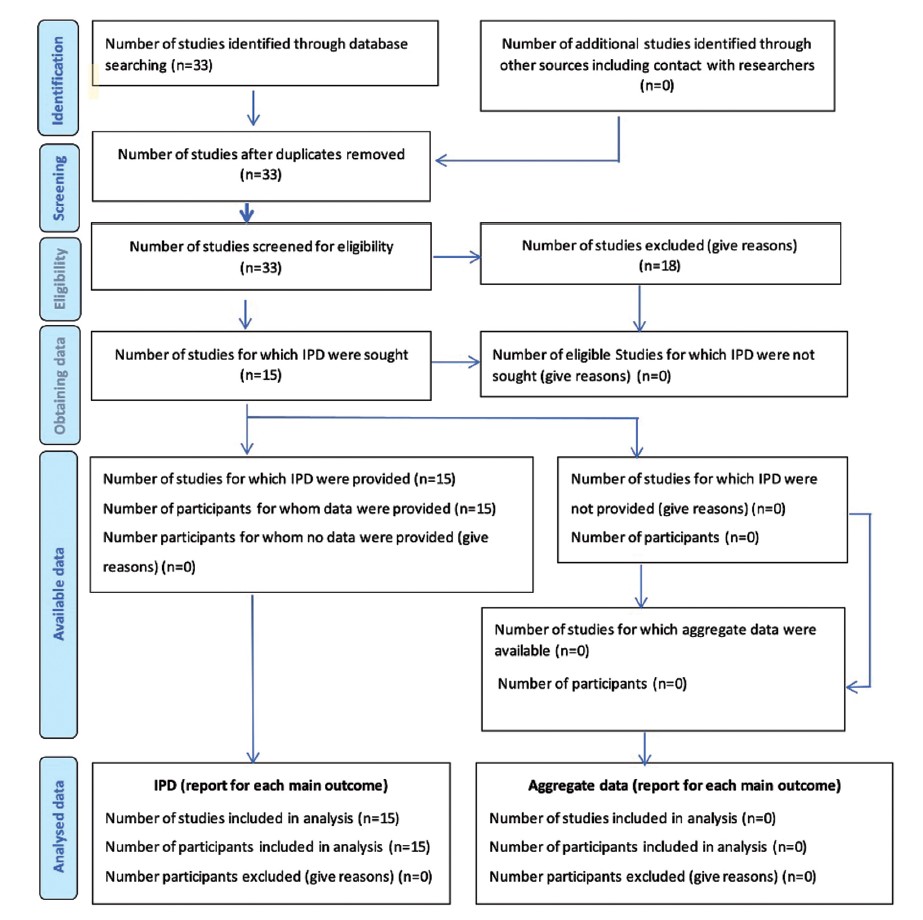
图1 | 系统评价的首选报告项目和进行文献研究的meta分析流程图
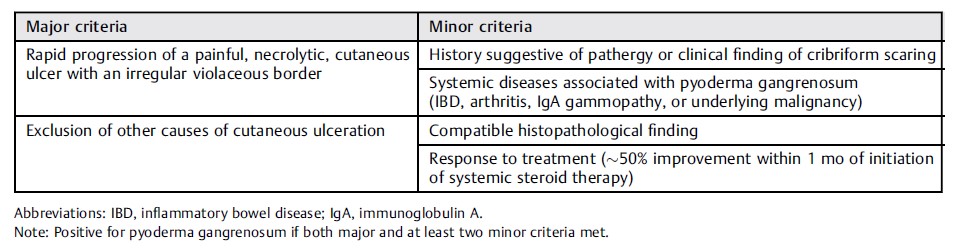
表2 | 部分病例中坏疽性脓皮病的诊断标准
基线特征:纳入研究的16例患者中有13例接受了冠状动脉搭桥术。其余3例心脏手术包括2例二尖瓣手术和1例主动脉瓣手术。患者主要是男性(81.3%;n=13),患者年龄为45~76岁(中位64岁) (表1)。
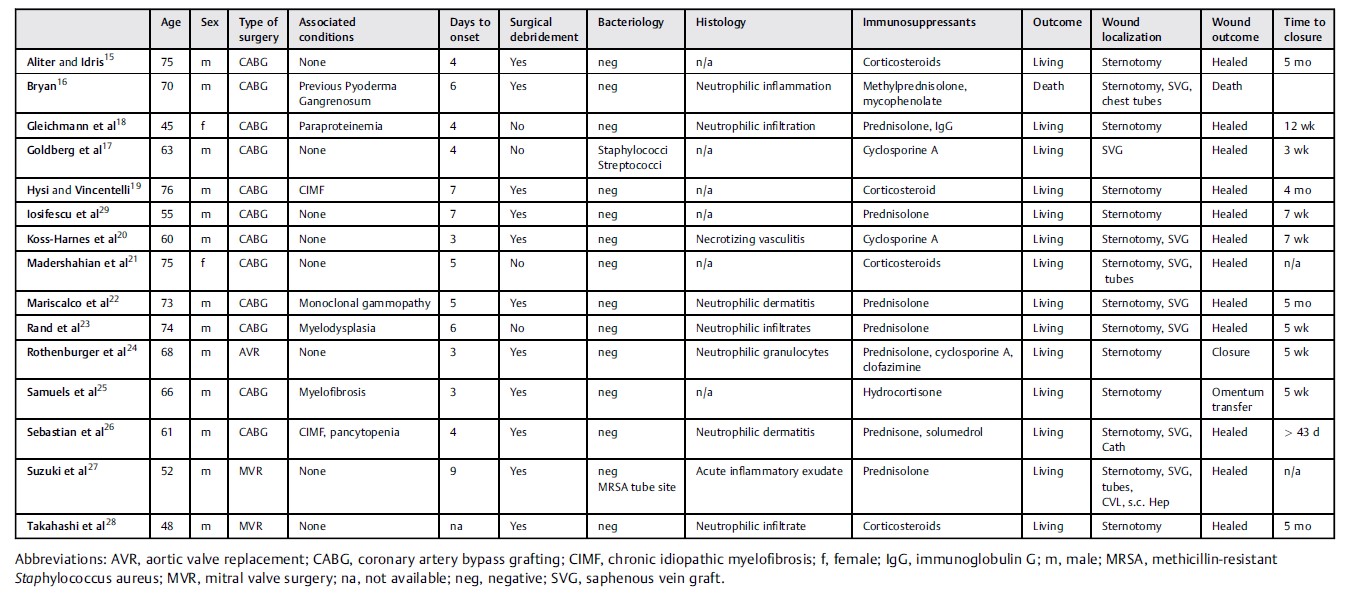
表1 | 心脏手术后坏疽性脓皮病病例
临床病程:术后出现临床症状的时间为3~9天(中位5天) (图2)。出现临床表现后,报告12例清创术,其中5例采用负压治疗,还有3例未进行清创术。培养结果:12例细菌培养为阴性,1例胸骨培养无生长但试管培养中出现耐甲氧西林金黄色葡萄球菌,其他两例培养无报告结果。有一例最初的伤口培养阴性,之后出现粘质沙雷氏菌的继发性伤口感染。组织学上,多数样本出现与坏疽性脓皮病相符的中性粒细胞浸润。最初,经验性抗生素治疗很常见,仅一例报告没有使用抗生素(表1)。
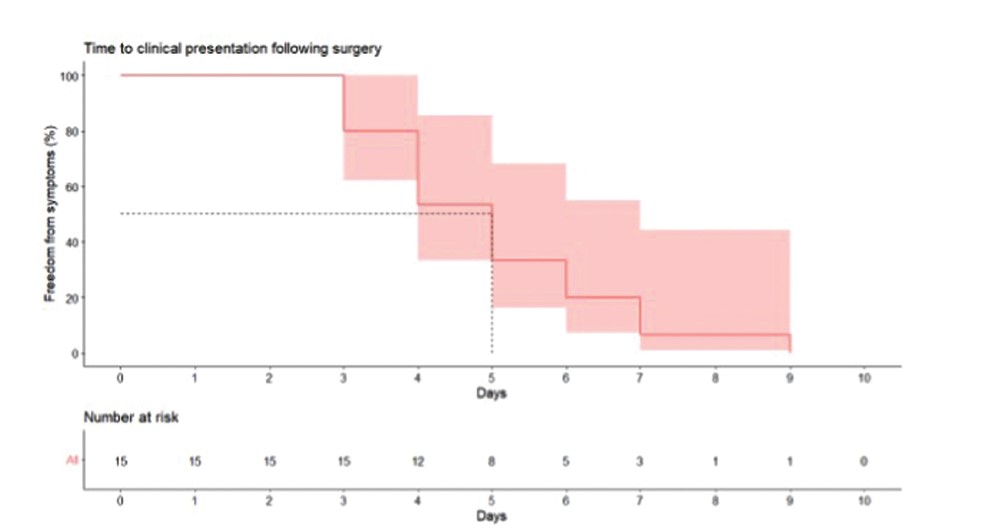
图2 | 心脏手术后出现伤口愈合受阻症状的时间。虚线表示50%的病例发生在前5天
此病例中患者曾接受过坏疽性脓皮病的治疗,因此有利于疾病复发的诊断和在早期排除伤口感染。在得到正确的诊断后,所有报告的病例都开始了免疫抑制治疗。使用的免疫抑制剂范围很广(最常见的是皮质类固醇有13例,环孢菌素A有4例)。在伤口最终愈合前,报告了2例死亡。有2例手术伤口愈合成功,其中一个使用了大网膜转移。保守治疗可在3周至5个月的时间内完成伤口愈合。据报道,有7例患者(43.75%)存在与坏疽性脓皮病相关的系统性疾病,这与其他研究一致(表1)。
讨论
坏疽性脓皮病是一种罕见的术后并发症,公布病例的低频率表明普通心脏外科医生可能难以遇到此病。但是此病需要准确的诊断,了解这种罕见疾病的具体情况至关重要。
临床诊断:术后诊断该病时,常由于其非特异性表现,即类似术后感染而被误诊(图3)。缺乏组织病理学和实验室指标可能是其频繁误诊、依赖排除性诊断的原因。典型临床表现包括伤口边界的红斑至紫罗兰色,由于炎症主要在真皮中扩散并导致继发性表皮坏死,伤口边界通常以溃疡为特点(图3)。常见病情快速进展,伴随发热、乏力和剧烈疼痛。坏疽性脓皮病被认为是一种典型的轻微皮肤创伤(包括手术创伤)部位溃疡的发展,然而只存在于约20%的报道中。据报道,术后溃疡症状在最初的7至11天内发展,这与心脏手术患者的数据一致(3至9天)。
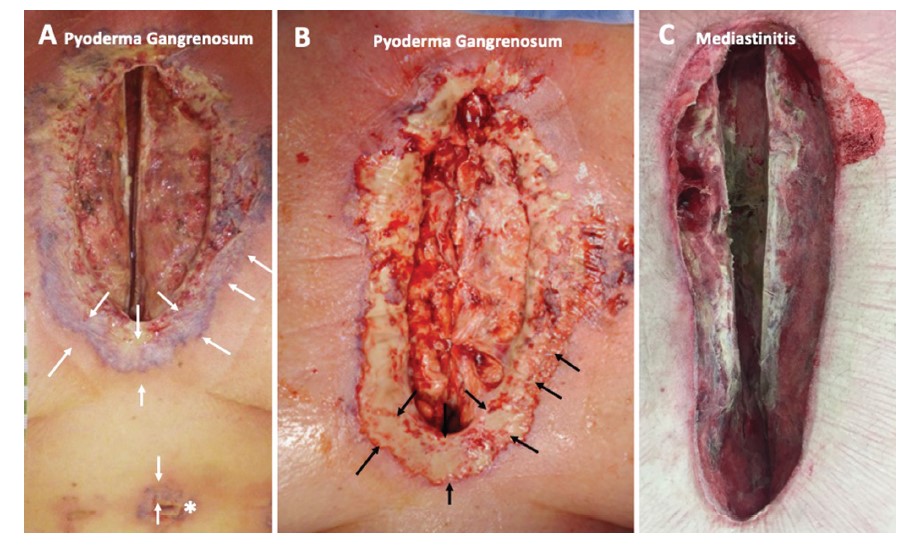
图3 |(A)坏疽性脓皮病的典型表现:冠状动脉搭桥术后第9天出现。开放性胸骨切开术伤口显示坏死性皮肤溃疡,边界为紫罗兰色(箭头)。溃疡从最初的切口扩散,可见胸管伤口的溃疡(星号)。 (B)胸骨闭合后的伤口。最初的紫罗兰色边界转变为中性粒细胞坏疽(箭头)。 (C)比较常见纵隔炎。
Neill等人提出其简单易记的“5P”诊断方法,对于非皮肤科医师很有帮助,“5P”即:疼痛(painful)、进行性(progressive)、紫色(purple)、胫前(pretibial)、过敏(pathergy)。此外近年还有几种进一步的诊断方法,见表2-4。
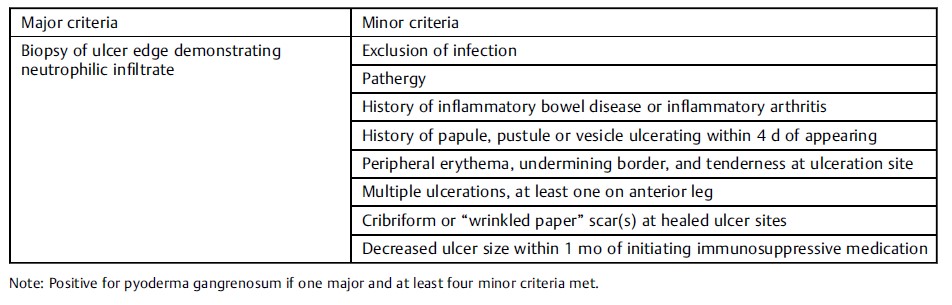
表3 | Maverakis等人的诊断标准
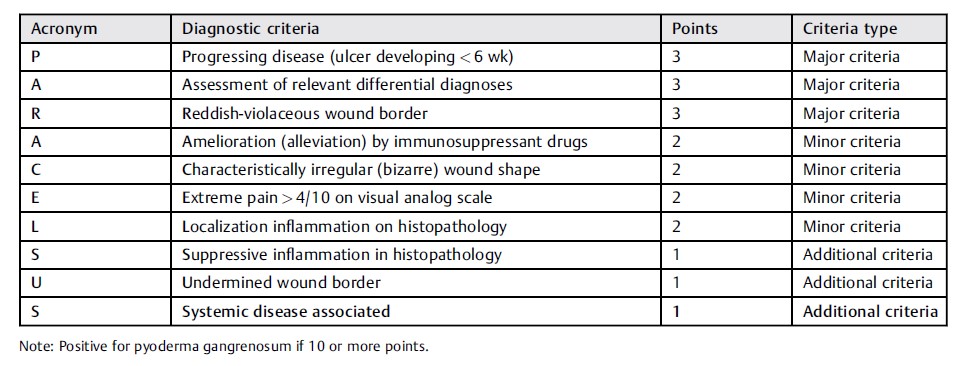
表4 | Jockenhöfer等人对于经典坏疽性脓皮病的诊断总结
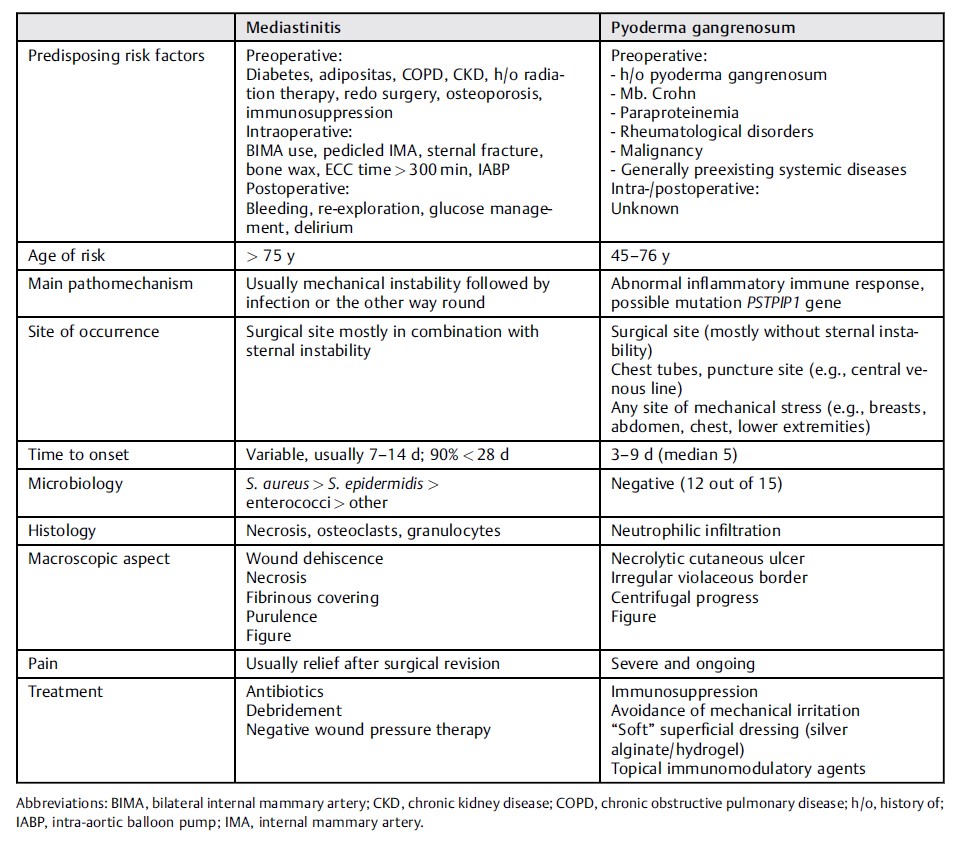
表5 | 典型纵隔炎和坏疽性脓皮病队列
最重要的还是与真正的伤口感染区别开,以免坏疽性脓皮病被误诊为伤口感染,而真正的纵隔炎被免疫抑制所误治。更深入但也更罕见的鉴别诊断是自身免疫性疾病和血管炎(白塞氏血管炎、冷球蛋白血症、抗磷脂综合征、红斑狼疮)、中性粒细胞皮肤病(Sweet综合征)和血管疾病(动脉和静脉),此时需要做进一步的诊断。
但即使怀疑坏疽性脓皮病,也需要高度警惕,以免误诊为另一种疾病。由于坏疽性脓皮病的发病率较低,并且可能由于转诊偏倚,因此很难准确预测误诊率。
诊断模式:为避免误诊为其他症状相似疾病和感染,必须进行细菌培养、伤口活检、查看病灶和询问病史。由于误治可能会严重恶化患者的预后,因此即使担心伤口恶化,也应先进行活检。活检应包括伤口活动边界,并深入皮下组织。中性粒细胞浸润符合该病病理表现。
治疗策略:一线治疗是免疫抑制,并避免任何机械刺激。此处的机械刺激也包括常用的负压伤口治疗。药物治疗以全身应用糖皮质激素(强的松龙)治疗为基础。若患者不适合长期糖皮质激素治疗,环孢菌素A是常用的二线治疗药物。靶向生物治疗(效果较好的是白细胞介素-1β和肿瘤坏死因子拮抗剂)可用来抑制免疫过度激活,但是其有效性还需进一步验证。全身免疫抑制治疗还应辅以局部伤口护理和疼痛管理。
坏疽性脓皮病的局部伤口护理建议如下:
避免任何机械刺激,包括负压伤口治疗;
避免手术清创;
适当的局部伤口护理,通常包括海藻酸银和水凝胶;
选择使用局部免疫调节剂。
研究疗效可以不仅仅依赖于心脏手术后出现的坏疽性脓皮病。一项多中心随机对照试验(RCT)比较了皮质类固醇和环孢菌素的治疗效果,结果显示病程和临床结果没有明显差异,只有47%的患者实现了伤口完全愈合。另一项有30名参与者的小型随机对照试验显示,TNF-α抑制剂英夫利昔单抗治疗2周后疗效显著(46%对6%,p=0.025)。对于易感性患者,机械和药物方法可能有益于预防坏疽性脓皮病复发。通过皮肤缝合避免多次皮肤穿刺以及术前免疫抑制治疗已被证明可以减轻临床表现。优先选择在静息状态下手术。即便是在介入手术时代,已有病例证实经导管入路也不能完全避免坏疽性脓皮病。
总之,坏疽性脓皮病是一种由外科手术甚至皮肤穿刺引发的罕见疾病。心脏手术后,坏疽性脓皮病症状类似于胸骨切开处伤口感染和纵隔炎。因此,通常会先进行手术清创和抗生素治疗。如果治疗效果不佳,溃疡仍快速进展,特别是当伴有剧烈疼痛、阴性细菌培养、典型的紫色边界潜行和其他创伤部位(胸管和隐静脉)溃疡时,必须考虑坏疽性脓皮病。
怀疑坏疽性脓皮病时,应开始强的松龙和/或环孢菌素A的免疫抑制治疗,并进行活检,避免进一步清创和机械刺激是阻止病情快速进展的唯一方法。通过对治疗变化的快速反应可以证实诊断。
当患者已发生坏疽性脓皮病或与之相关的全身感染时,必须进行术前干预。一线术前预防措施是考虑介入或微创复合方法来选择治疗策略。二线预防措施是术前免疫抑制治疗,在静息状态下手术,避免皮肤穿刺。
结论
坏疽性脓皮病可以由手术甚至皮肤穿刺引发,与手术部位感染的临床症状相似(表5)。但坏疽性脓皮病需要与之相反的治疗方法,即使用免疫抑制和避免清创手术。诊断主要基于典型临床表现和几个诊断指标。虽然此病很罕见,但由于其发病进展迅速,病情严重,外科医生应该提高警惕,避免灾难性后果。
评价
本文作者希望引起外科医生对手术后坏疽性脓皮病的警惕,与手术部位感染区分开,及时进行相应检查,避免误诊误治,并在预见的情况下术前干预,给出了诊断方法、治疗策略和局部伤口护理建议。不足之处在于样本量较少。
本期论文中文解读
王昕宇
/初稿
涂治
/初审
范成铭
/校审
范成铭,博士
The Thoracic and Cardiovascular Surgeon 编委
中南大学湘雅二医院
范成铭博士的研究方向是心血管外科、缺血性心脏病的干细胞治疗。他主持了国家自然科学基金青年项目、湖南省自然科学基金优秀青年项目等多项课题。已在国际期刊发表学术论文55篇。他还是美国心脏协会AHA成员、动脉硬化、血栓形成和血管生理学委员会成员、国际动脉粥样硬化学会会员。
