
#Thieme未来星计划荣誉推出神经外科专题,我们将与未来星计划的小伙伴们持续推荐解读与神经外科学相关的论文与研究,欢迎关注。同时,欢迎感兴趣的小伙伴加入我们。
本期推荐 & 解读 BY
亚东 | 首都医科大学
↓ 神经外科专题丨93
神经束膜瘤是一种罕见的良性周围神经肿瘤,由肿瘤性神经束膜细胞构成,形成典型的假洋葱球样结构。与神经鞘瘤或神经纤维瘤相比,神经束膜瘤的上皮膜抗原(EMA)阳性,其镜下特点是局灶性神经周围细胞增生浸润神经内膜,导致神经肥大;免疫组化中,神经元丝蛋白的抗体显示轴突纤维保存完好,呈阳性反应,周围环绕着同心的神经周围肿瘤细胞层(假洋葱球形成)。患者通常表现为运动功能不完全丧失和受累肌肉萎缩。偶有感觉缺失和疼痛;多常见于青少年和年轻人。神经束膜瘤不会发生恶性转化,被认为是生长缓慢的肿瘤病变。磁共振成像(MRI)显示受累神经束的长距离增粗和均匀强化;受累的神经束在T1上呈等信号,在T2加权图像上呈高信号。强化的扩张神经束可能有助于区分神经束膜瘤和神经肥厚性疾病(遗传性和炎性神经病变)。此研究介绍了单中心30例神经束膜瘤的治疗经验。
J Neurol Surg A Cent Eur Neurosurg 2022; 83(01): 001-005
DOI: 10.1055/s-0041-1726110
Original Article
Perineurioma: A Rare Entity of Peripheral Nerve Sheath Tumors
Brand et al.
中文内容仅供参考,一切以英文原文为准。
手术方式
1992年至2006年间,在假定无肿瘤边缘(组织学证实)的情况下对神经束膜瘤进行了完全切除,并随后进行了神经移植。2007年至2019年间,手术策略改变为长距离神经外膜切开术,以减压肥大的神经束,并对增粗的神经束进行活检取样。为避免运动功能恶化,活检前用刺激电极对选定的可疑神经束进行测试。第三种方案是神经束膜瘤切除和功能重建。
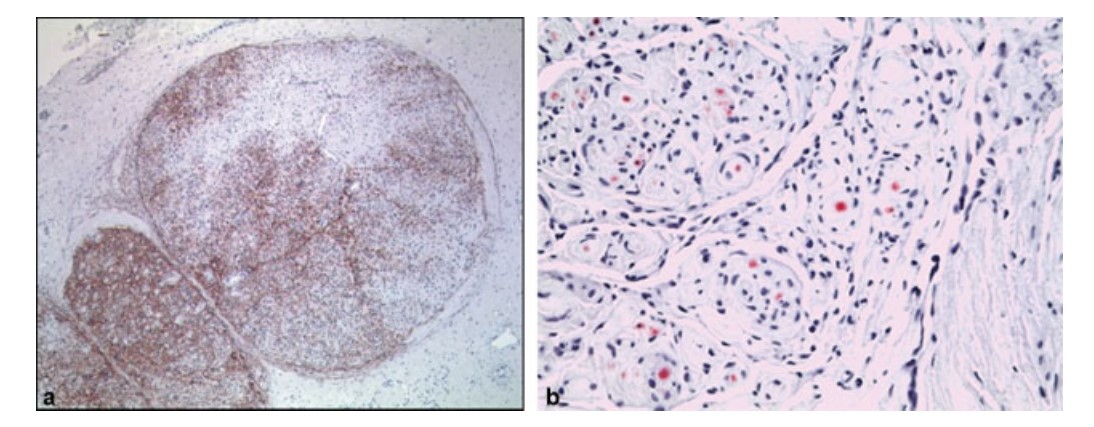
图1:(a)富含周围神经细胞的梭形细胞瘤。上皮膜抗原(EMA)阳性细胞部分呈洋葱皮样,起始于神经鞘。(b) 肿瘤细胞形成的假洋葱球样结构。
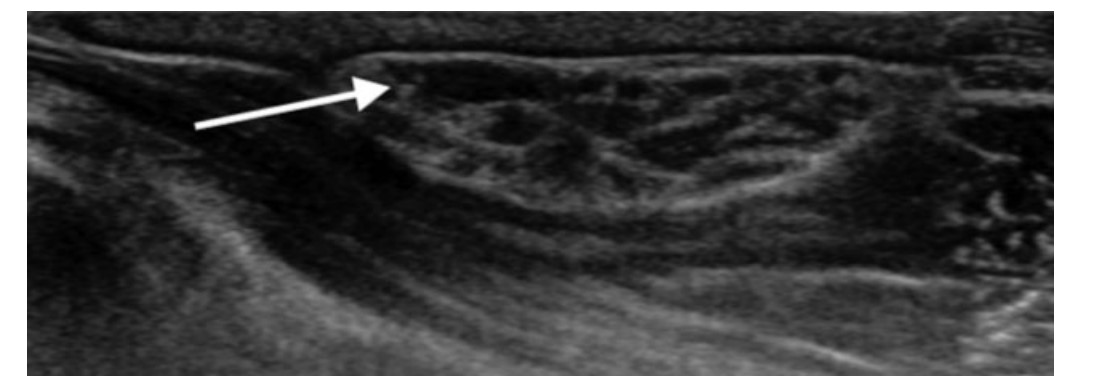
图2:术中对坐骨神经进行高分辨率神经检测,显示一组明显增厚的神经束(箭头所示)。
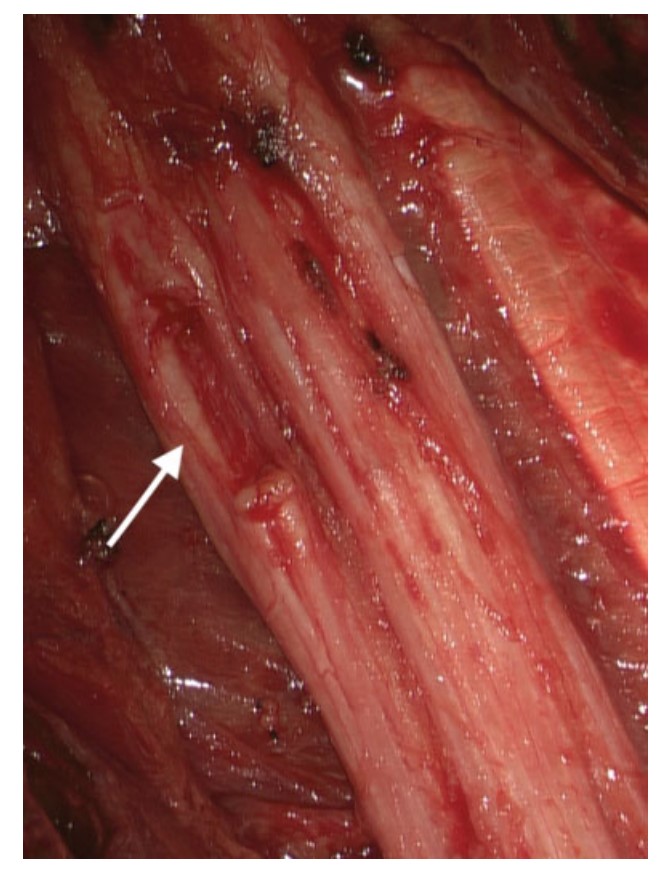
图3:术中可见神经纤维束明显增厚(箭头所示)。
讨论
1992年至2006年间,4名患者进行了神经术膜瘤切除,并通过神经移植进行了重建。与创伤性神经损伤患者相比,神经术膜瘤患者的神经再支配效果不太理想(最大BMRC:1–2)。基于此,自2007年以来,手术策略发生了变化。受影响的神经段及其肥大的神经束通过广泛的神经外膜切开减压,并在运动刺激下对可疑病变神经束进行靶向活检。
Boyanton回顾了53例神经束膜瘤病例,在随访期间没有发现恶性转化和转移(平均20个月;范围:1-72个月)。此研究也观察到了同样的情况。如果患者未曾出现运动和感觉损失,神经束膜瘤可考虑保守治疗;此研究结果表明,受影响的神经残余功能仍然存在,就不需要完全切除肿瘤。由于神经重建的效果很差,根据经验放弃了这种策略。神经移植后功能效果不佳的另一个潜在原因可能是残留的肿瘤细胞沿着保留的神经存在,而传统的诊断方法无法检测到这些肿瘤细胞。据Restrepo等人的研究结果显示,神经束膜瘤患者具有典型的MRI表现和临床特点,因此足以在术前进行确诊。同时,Wilson等人制定了神经束膜瘤的诊断标准:无癌症病史,单一病灶,T2加权像中至重度高信号,中至重度的均匀强化,梭形,受累神经增粗,年龄≤40岁。因此,在Wilson看来,靶向活检是没有必要的。但是,根据此研究结果,一些罕见的病例,如慢性炎症性脱髓鞘性多发性神经病(CIDP),其MRI表现与神经束膜瘤相似,但其治疗方法不同。为了鉴别这些主要的炎性病变和神经束膜瘤,有必要通过活检进行诊断。另一方面,长距离神经外膜切开减压术可以更长时间地保留神经残余功能,减缓肌无力和肌肉萎缩的发生。Gruen等人对15名术中神经动作电位无幅度或低幅度的患者进行了肿瘤完全切除及神经移植。实现了“某种程度的恢复”。
神经束膜瘤是良性且罕见的病变,与运动障碍有关,但在很长一段时间内非常稳定,通常不会发生恶性转化。基于此,活检及神经外膜切开术是可靠的治疗选择。受影响的神经功能完全丧失后,建议肿瘤完全切除和重建。
临床建议
根据此研究结果,仅基于MRI表现的治疗可能会遗漏一些具有潜在不同治疗策略的罕见病变。有必要对增粗的神经束进行活检以确认诊断。长距离神经外膜切开减压肥大的神经束可能有助于保留神经的残余功能。手术切除边缘阴性的肿瘤通常可以达到治愈的目标,但由于神经束膜瘤不会发生恶性转化,因此保留神经功能和明确诊断是手术的主要目标。
