
#Thieme未来星计划荣誉推出妇产与小儿科学专题,我们将与未来星计划的小伙伴们持续推荐解读产科学、新生儿科学、围产科学和母胎医学等相关的论文与研究,欢迎关注。同时,欢迎感兴趣的小伙伴加入我们。
本期推荐 & 解读 BY
李晓雨 | 首都医科大学附属复兴医院
↓ 妇产与小儿科学专题丨07
在美国,感染是与妊娠有关的死亡的第三大原因,自1990年以来,与感染有关的产妇死亡率几乎保持不变。败血症在大多数感染相关的产妇死亡中被确认。2016年,一个国际共识组织将败血症重新定义为一种威胁生命的器官功能障碍,其根源是传染病。世界卫生组织支持修订的定义,将孕产妇败血症重新分类为“因怀孕、分娩、流产后或产后期间感染而引起的器官功能障碍”。产后脓毒症是一种严重危及生命的疾病,需要更好的诊断,以提高早期识别,减少可预防的产妇死亡。
SMFM Fellowship Series Article
孕妇再次败血症的危险因素
Foeller et al.
目的: 主要目的是确定感染脓毒症的母亲再入院的危险因素。次要目标是评估再次入院时的诊断和感染微生物,比较早期(<6周)和晚期(产后6周至9个月)产妇再入院时是否有败血症。
研究设计:利用2008年至2011年在加州分娩的出院数据和出生证明来确定我们数据来源。根据2016年脓毒症的分类,脓毒症定义为败血症合并急性脏器功能障碍。我们比较了早期或晚期再入院的脓毒症患者和未再入院的脓毒症患者。
结果:在1,880,264名女性中,494名(0.03%)分娩住院9个月后因败血症再次入院的妇女,其中61%在产后6周后再次入院。
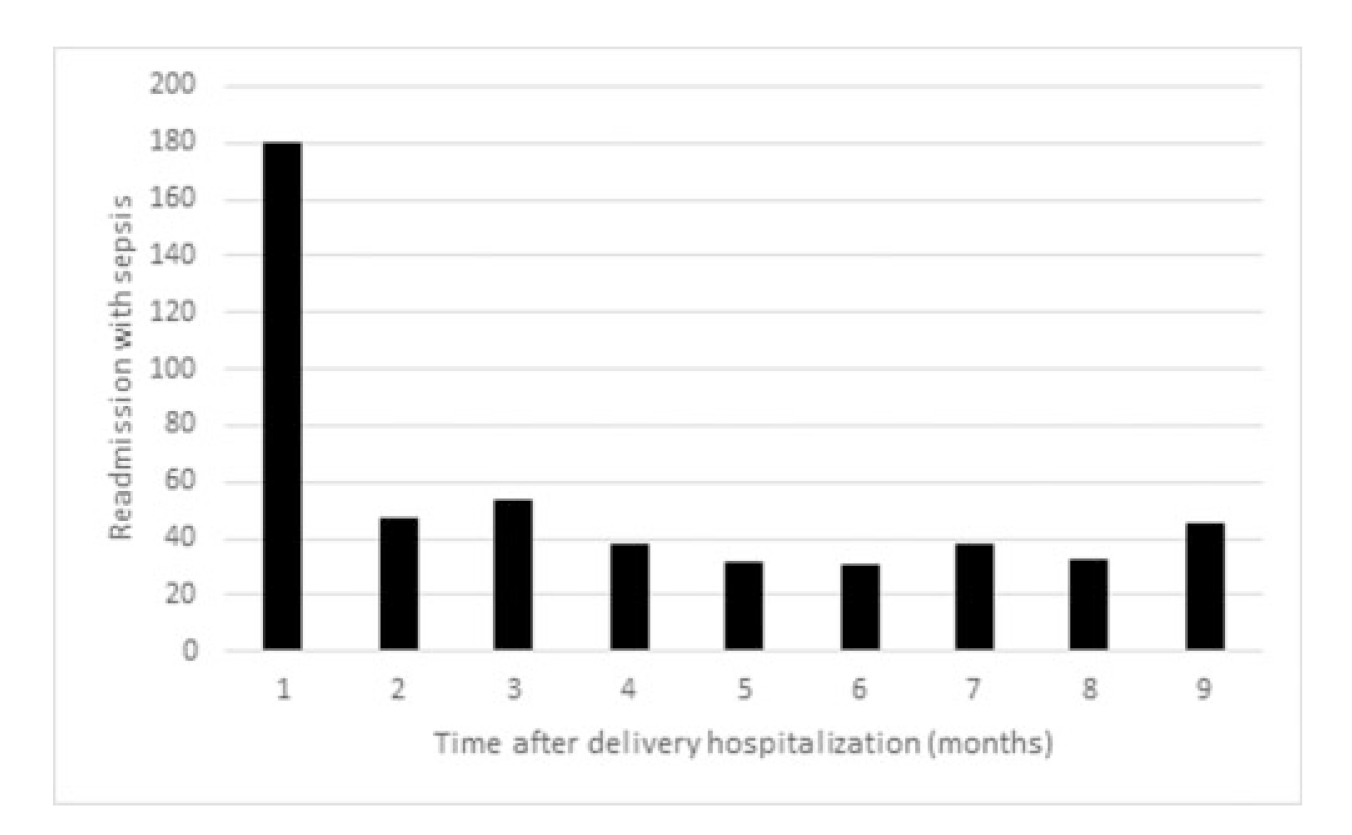
表1:分娩后脓毒症再次入院的时机汇总
败血症的危险因素包括早产、出血、肥胖、政府提供的保险和初次剖宫产。对于早期和晚期再入院的脓毒症患者,最常见的诊断是尿路感染和肾盂肾炎,最常见的感染微生物是革兰氏阴性细菌。早期和晚期再入院的败血症患者具有相似的产科特征。
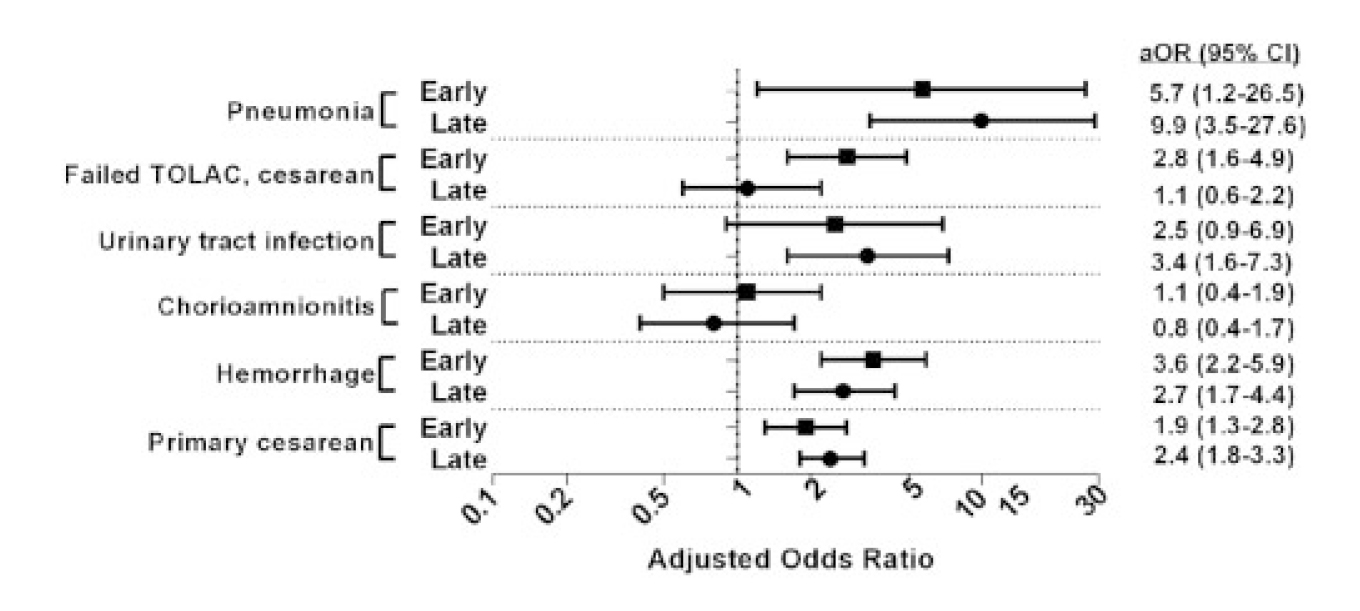
图1:分娩时因素和脓毒症早期和晚期再入院的风险
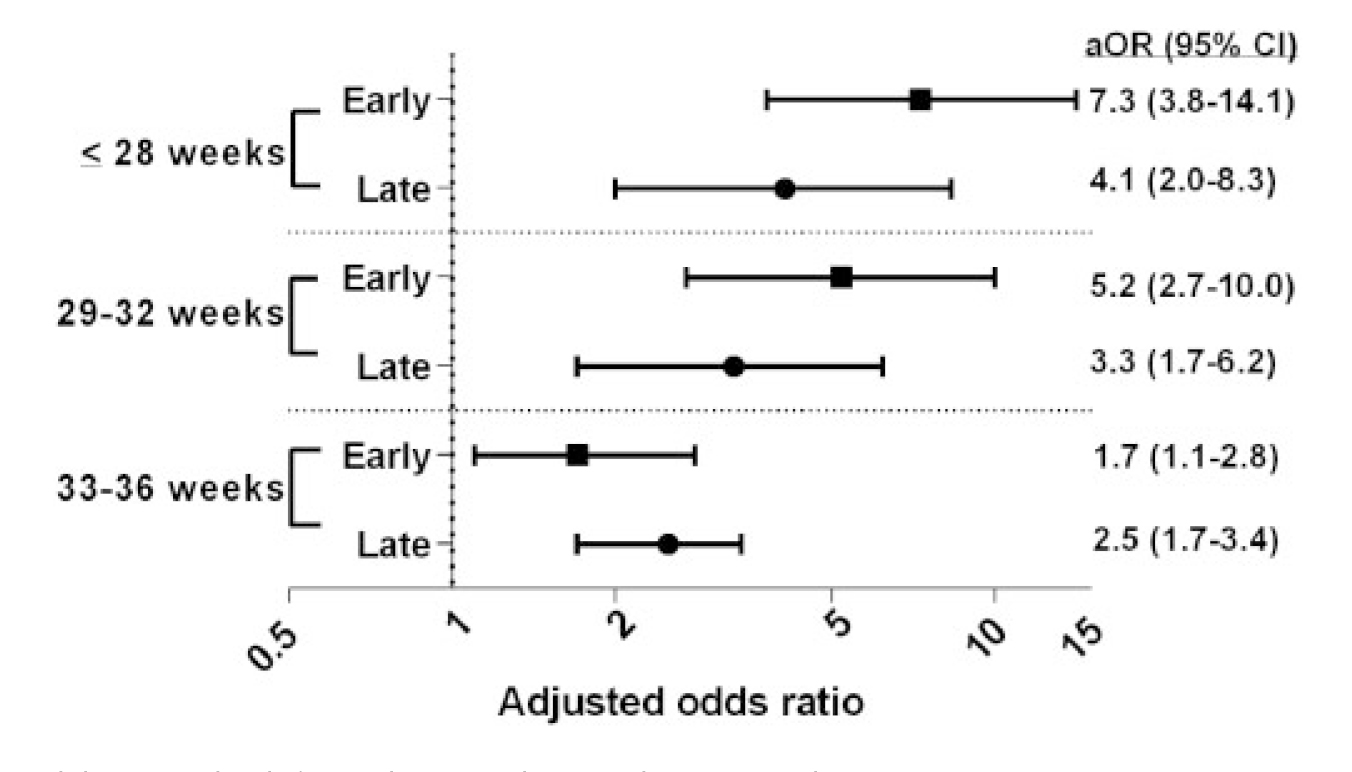
图2:分娩时的胎龄和因败血症而再次入院的风险
结论:人口统计学特征、剖宫产、出血和早产是脓毒症产妇早期和晚期再入院的危险因素。分娩后脓毒症的风险持续超过的产后6周。
虽然产妇因败血症再次入院的绝对风险很低,但败血症仍然是产妇发病率和死亡率的主要因素,了解其风险和临床特征可能有助于预防和改善护理。我们发现剖宫产、出血和早产是脓毒症产妇早期和晚期再入院的危险因素,我们需尽可能减少剖宫产及早产的发生率,从而减少脓毒症的发生。
欢迎阅读本刊更多论文。
